Cập nhật về dịch tễ, lâm sàng và điều trị của những bệnh nhân viêm phổi do vi rút 2019-nCoV được chẩn đoán và điều trị tại Vũ Hán, Trung Quốc
Tại Việt Nam, theo thông tin từ Bộ Y tế, đến ngày 31/01/2020, có 05 ca được khẳng định nhiễm 2019-nCoV, có 02 bệnh nhân là người Trung Quốc và 03 người Việt Nam đều trờ về từ Vũ Hán, Trung Quốc. Ngoài ra còn có 97 ca nghi ngờ (có dấu hiệu sốt, ho và đến từ vùng có dịch), trong đó 67 trường hợp đã xác nhận âm tính với 2019-nCoV, 32 trường hợp đang được tiếp tục cách ly, theo dõi.
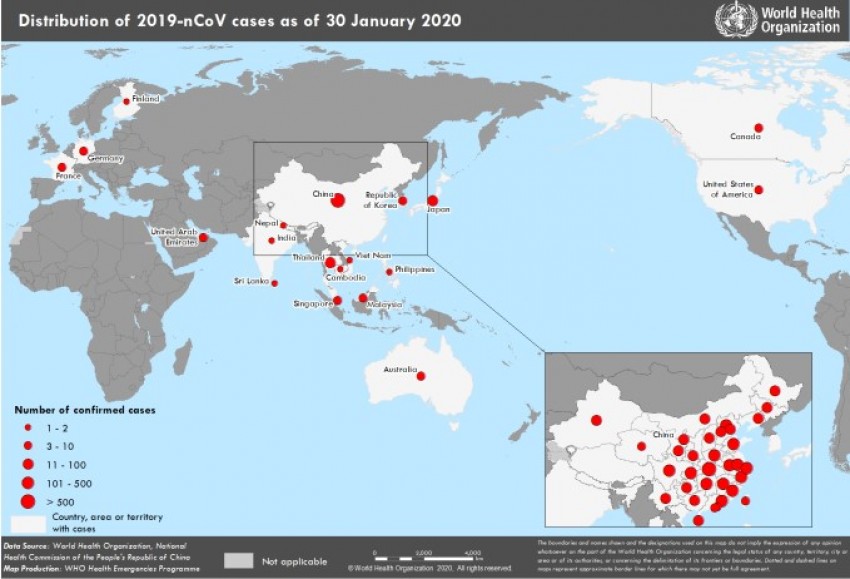
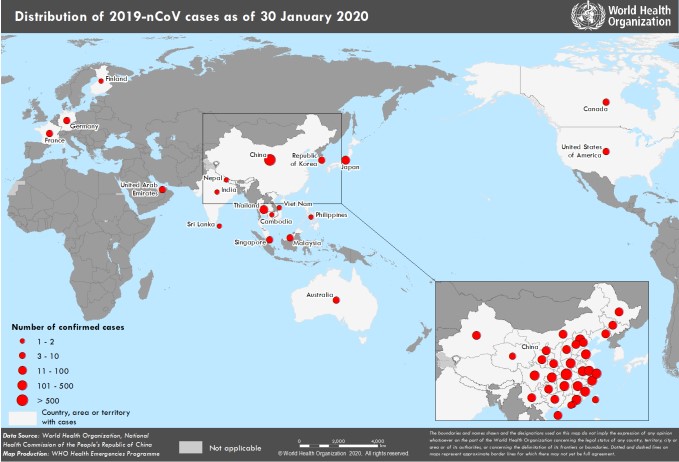
Phân bố ca bệnh nhiễm 2019-nCoV trên thế giới tính đến ngày 30/01/2020
(https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200130-sitrep-10-ncov.pdf?sfvrsn=d0b2e480_2)
Nhằm cung cấp thông tin về dịch tế, lâm sàng, cận lâm sàng và các biện pháp điều trị về bệnh viêm phổi do 2019-nCoV, các nhà nghiên cứu tiếp tục cập nhật thông tin từ 99 ca bệnh người lớn được chẩn đoán và điều trị tại Bệnh viện Jinyitan, Vũ Hán, Trung Quốc từ 01/01/2020 đến 20/01/2020. Các bệnh nhân này được chẩn đoán dựa trên hướng dẫn của WHO. Các cả bệnh được chẩn đoán xác định mần bệnh dựa trên kỹ thuật real-time RT-PCR. Phân tích về dịch tễ, lâm sàng, cận lâm sàng và kết quả điều trị dựa trên dữ liệu theo dõi diễn biến bệnh đến 25/01/2020 (https://www.thelancet.com/pb-assets/Lancet/pdfs/S0140673620302117.pdf).
Đặc điểm về dịch tễ học
Trong tổng số 99 bệnh nhân được chẩn đoán viêm phổi do nhiễm 2019-nCoV, có một cặp vợ chồng cũng bị bệnh. Chỉ có 49/99 (49%) trong số các bệnh nhân này có yếu tố tiếp xúc với khu chợ hải sản Huanan, trong số đó có 47 ca có tiếp xúc lâu dài ở khu chợ này, phần lớn trong số họ là những người buôn bán và quản lý chợ, chỉ có hai bệnh nhân có thời gian tiếp xúc với khu chợ này ngắn, họ đều là những người mua hàng. So với công bố trước đó về 41 ca đầu tiên nhiễm bệnh ở Vũ Hán có tới 22/41 (66%) có tiếp xúc trực tiếp với khu chợ Huanan. Không có trường hợp nào là nhân viên y tế bị nhiễm bệnh được ghi nhận trong báo cáo này.
Triệu chứng lâm sàng và cận lâm sàng
Tuổi trung bình của các bệnh nhân này là 55,5 ± 13,1 tuổi (khoảng giao động từ 21 đến 82 tuổi), trong đó chỉ có 10% số bệnh nhân dưới 40 tuổi. Bệnh gặp chủ yếu ở nam (68%). 51% số bệnh nhân có các bệnh lý mạn tính, trong đó bệnh tim mạch (40%), bệnh nội tiết (13%), bệnh tiêu hóa (11%); chỉ có 01 ca (1%) có bệnh lý hô hấp mạn tính.
Các triệu chứng thường gặp khi bệnh nhân nhập viên là sốt (83%), ho (82%), khó thở (31%). Có 15 ca (15%) gặp cả 3 triệu chứng là sốt, ho và khó thở. Các triệu chứng viêm mũi họng chỉ gặp 4-5%, đau mỏi cơ gặp 11% và đau dầu chỉ gặp 8%, có 9 ca (9%) có rối loạn ý thức khi nhập viện. Các triệu chứng khác có thể gặp là đau ngực (2%), ỉa lỏng (2%) và buồn nôn, nôn (1%). Kết quả này tương tự với các triệu chứng lâm sàng được báo cáo với 41 ca bệnh đầu tiên.
Các biểu hiện cận lâm sàng được ghi nhận là tăng bạch cầu (24%), chỉ có 9% có biểu hiện giảm bạch cầu. 35% số ca có giảm bạch cầu lympho và có tới 51% số ca có giảm hemoglobin so với giá trị tham chiếu. 30% số ca có giảm thời gian prothrombin (Prothronbin time), 36% số ca có tăng D-dimer và 98% có giảm albumin so với giá trị tham chiếu. Khoảng 1/3 số bệnh nhân có biểu hiện tăng enzyme transaminases và 18% số ca có tăng bilirubin toàn phần. Trong số bệnh nhân đó có 63% số ca có tăng ferritin huyết thanh, 76% số ca có tăng LDH và 86% số ca có tăng CRP.
Trong tổng số 99 ca được khảo sát với cấy khuẩn, cấy nấm và real-time RT-PCR tìm vi rút khác như cúm A (H1N1, H3N2, H7N9), cúm B, vi rút hợp bào đường hô hấp, vi rút á cúm, adenovirut, SARS-CoV và MERS-CoV. Kết quả cho thấy không có đồng nhiễm với các vi rút khác, 1 ca (1%) có nhiễm khuẩn và 4 ca (4%) có nhiễm nấm.
Đặc điểm tổn thương phổi trên X-quang phổi hoặc CT scan phổi: hình ảnh viêm phổi một bên chiếm 25%, viêm cà hai phổi gặp 74/99 (75%) số ca, có 14% số ca có tổn thương diện rộng hoặc hình ảnh mờ diện rộng cà hai phổi, một ca có tràn khí màng phổi.
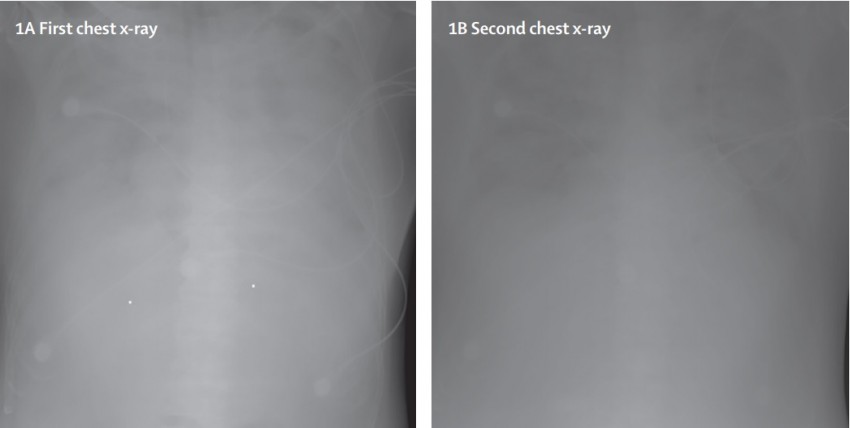
Hình ảnh tổn thương diện rộng trên X-quang phổi của bệnh nhân
(2 phim X-quang cách nhau một ngày)
Các biến chứng trong quá trình điều trị gặp 33 ca (33%) bao gồm hội chứng suy hô hấp cấp tiến triển (17%), tổn thương thận cấp (3%), tổn thương phổi cấp (8%), sốc nhiễm trùng (4%) và viêm phổi thở máy (1%).
Điều trị
Tất cả các bệnh nhân đều được điều trị cách ly. 75 ca (76%) số bệnh nhân được điều trị thuốc kháng vi rút, bao gồm ostamivir (75mg mỗi 12 giờ, uống), ganciclovir (0,25g mỗi 12 giờ, truyền tĩnh mạch), và lopinavir/ritonavir (500mg, hai lần/ngày, uống). Thời gian điều trị thuốc kháng vi rút từ 3 đến 14 ngày (trung bình là 3 ngày).
Hầu hết các bệnh nhân được sử dụng kháng sinh, các nhóm kháng sinh dựa vào kháng sinh kinh nghiệm và kết quả cấy khuẩn, 25 ca nhận một kháng sinh và 45 ca nhận liệu pháp kháng sinh phối hợp. Thời gian sử dụng kháng sinh từ 3-17 ngày (trung bình 5 ngày).
Các liệu pháp khác gồm 19 ca (19%) được sử dụng corticoid, 27 ca (27%) được điều trị bằng Imunoglubulin truyền tĩnh mạch.
Các biện pháp điều trị hỗ trợ khác bao gồm: thở máy, lọc máu liên tục, Oxy hóa màng ngoài cơ thể. Có 13 ca phải sử dụng thở máy không xâm nhập (thời gian từ 4 đến 22 ngày, trung bình 9 ngày); 4 bệnh nhân thở máy xâm nhập (thời gian từ 3 đến 20 ngày, trung bình là 17 ngày). Mode thở được sử dụng là P-SIMV, với FiO2 từ 35-100% và PEEP từ 6-12 cmH2O. Cả 4 ca đều đang thở máy cho đến khi kết thúc báo cáo này. Thêm vào đó có 9 bệnh nhân được lọc máu liên tục (CRRT) và 3 bệnh nhân được điều trị với ECMO.
Kết quả điều trị
Cho đến 25 tháng 1 năm 2020. Có 31 bệnh nhân đã được xuất viện và 11 bệnh nhân tử vong. Các bệnh nhân khác vẫn tiếp tục được theo dõi và điều trị trong bệnh viện. Hai ca đầu tiên tử vong là đều là nam, một người 61 tuổi (bệnh nhân 1) và một người 69 tuổi (bệnh nhân 2). Họ đều không có bệnh lý nền, nhưng có nghiện thuốc lá. Bệnh nhân 1 được chuyển đến bệnh viện Jinyitan và được chẩn đoán viêm phổi nặng với ARDS, được nhập khoa hồi sức và thở máy. Sau đó bệnh tiếp tục tiến triển với suy hô hấp nặng, suy tim, nhiễm khuẩn huyết và ngừng tim, tử vong ở ngày thứ 11 nhập viện. Bệnh nhân 2 có viêm phổi nặng, ARDS ngay sau nhập viện, được điều trị tích cực với thông khí nhân tạo, kháng sinh, ECMO, tuy nhiên tình trạng oxy hóa máu không cải thiện và tử vong ở ngày thứ 9 sau khi nhập viện. Thời gian từ khi khởi phát đến khi có suy hô hấp ở hai bệnh nhân này tương ứng là 3 ngày và 10 ngày. Tiến triển tổn thương phổi của cả hai ca đều nhanh và dẫn đến suy đa tạng trong thời gian ngắn. Trong số 9 ca tử vong còn lại có 8 ca có giảm bạch cầu lympho, 7 ca có viêm phổi cả hai bên và có 5 ca trên 60 tuổi, 3 ca có tăng huyết áp và 1 ca nghiện thuốc lá nặng.
Qua báo cáo trên chúng ta có thể có góc nhìn ban đầu về đặc điểm của nhóm bệnh nhân, cũng như các biện pháp điều trị mà các đồng nghiệp của chúng ta trong tâm dịch đang sử dụng để điều trị cho các bệnh nhân cũng như hiệu quả của chúng. Qua đó để có công tác chuẩn bị cũng như sẵn sàng ứng phó với dịch bệnh. Tuy nhiên có nhiều khía cạnh chưa đủ dữ liệu để đánh giá các biện pháp điều trị như vai trò của các nhóm thuốc kháng vi rút, vai trò của Imunoglobulin hay corticoid cũng như vai trò của các biện pháp điều trị hỗ trợ như lọc máu liên tục, oxy hóa màng ngoài cơ thể.
BS. Trịnh Văn Sơn, Ths.BSCK2 Vương Phúc Đường, TS. Vũ Viết Sáng
Viện Lâm sàng các bệnh Truyền nhiễm
Nguồn tham khảo: Bệnh viện Trung ương Quân đội 108



Ý kiến bạn đọc